Knochenmarködem
Abklärung, Beratung und Therapie bei einem Knochenmarködem.
Was ist ein Knochenmarködem?
Das Knochenmarködem ist eine Flüssigkeitsansammlung im Bindegewebe des Knochens. So wie der Körper auch an anderen Stellen mit einer Flüssigkeitsansammlung auf Verletzungen oder andere Störungen reagiert, macht er dies auch im Knochen. Findet die Flüssigkeitsansammlung — von Ärzten Ödem genannt — an der Körperoberfläche statt, sehen und spüren wir eine Schwellung. Eine vermehrte Flüssigkeit im Knochen zeigt sich uns als Schmerz.
Warum entsteht ein Knochenmarködem?
Ein Knochenmarködem bildet sich bei einer Störung der Knochendurchblutung und/oder des Knochenstoffwechsels.
Es gibt verschiedene Ursachen, die zu einem Knochenmarködem führen können. So kann es als Folge einer mechanischen Überlastung bei einem Trauma oder einer wiederkehrenden Überbeanspruchung des Knochens entstehen. Als wiederholte Beanspruchung kommen äußere Faktoren wie falsches Schuhwerk oder eine sportartspezifische Bewegung in Frage. Aber auch eine Fehlhaltung der Wirbelsäule oder kleine Fehlstellung von Gelenken oder der Beinachse (z.B. altersbedingt oder nach Operationen) kann einen Knochen überlasten und zu einem Knochenmarködem führen.
Andere Ursachen für ein Knochenmarködem stellen eine Reaktion des Knochens auf andere Erkrankungen (Entzündungen, Knochenbruch,…) oder eine Minderdurchblutung des Knochens dar. Eine verringerte Durchblutung des Knochens kann einerseits durch einen verminderten Blutzufluss, aber auch durch einen eingeschränkten Blutabfluss (Lymphödem, Venenerkrankungem wie Krampfadern) entstehen. Bei einer Störung des Blutflusses kann das Knochenmarködem in eine Knochennekrose übergehen, das heißt es kommt langsam zum Absterben eines kleinen Teils des Knochens, welcher in sich zusammenbrechen kann.
Im Bereich von Gelenken kann dies zu einer Gelenkreizung und zu Gelenkschmerzen führen.
Diabetes und einige Stoffwechselerkrankungen können die Entstehung eines Knochenmarködems begünstigen.
Mögliche Ursachen:
- kurzfristige mechanische Überlastung (Trauma)
- wiederkehrende mechanische Fehlbelastung (z.B. Gelenkfehlstellung, Sport, Computerarbeitsplatz)
- verminderter Blutzufluss (arterielle Erkrankung)
- verminderter Blutabfluss (Venenerkrankung, Lymphödem)
- Knochenbruch
- Entzündung
- Begünstigende Faktoren:
— nach Entlastung (Gehen mit Krücken,…)
— einige Stoffwechselerkrankungen (Diabetes,…)
Wo kann ein Knochenmarködem auftreten?
Ein Knochenmarködem kann in fast jedem Knochen auftreten. Häufig findet man es an Hüfte, Knie oder Fuß. Auch bei Abnützungserscheinungen der Wirbelsäule (z.B. Osteochondrosis intervertebralis Modic I) kann im Anfangsstadium ein Ödem im Wirbelkörper entstehen.
Mögliche Regionen sind:
- Fuß:
— Calcaneus (Fersenbein)
— Mittelfußknochen, Sesambeine
— Zehen - Sprunggelenk
— Talus (Sprungbein)
— Knöchelgabel - Knie
— Oberschenkel
— Schienbeinkopf - Hüfte
— Hüftkopf
— Schambein
— Kreuzbein - Wirbelsäule
— LWS (Lendenwirbelsäule)
— BWS (Brustwirbelsäule)
— HWS (Halswirbelsäule) - Schulter
— AC-Gelenk
— Schlüsselbein - Hand
— Handwurzel
— Finger
Welche Beschwerden treten bei einem Knochenmarködem auf?
Schmerzen treten anfangs bei Belastung auf. Ein Klopfschmerz des Knochens kann ein ersten Hinweis auf ein Knochenmarködem sein. Im weiteren Verlauf kommt es auch bei Ruhe zu Schmerzen. Nächtliche Schmerzen können den Schlaf stören. Es kommt zunehmend zu einer Einschränkung der Mobilität bzw. der Möglichkeit Sport oder Haushaltstätigkeiten auszuführen. Die Schmerzen sind oft schwer lokalisierbar und werden dumpf und tief im Körper wahrgenommen. Bei Belastung kommt es zu Schmerzspitzen.
Die Schmerzen sprechen auf die herkömmlichen Schmerzmittel kaum an.
Es kann insbesondere bei einem Knochenmarködem nach einer Verletzung auch zu einer Flüssigkeitseinlagerung im umliegenden Gewebe kommen und eine Schwellung tritt auf.
Bei einem Knochenmarködem in Folge einer Wirbelkörperfraktur bei Osteoporose treten Rückenschmerzen und noch häufiger Kreuzschmerzen auf, die bis in das Gesäß reichen können.
Wie kann man ein Knochenmarködem feststellen?
Die Art und Lokalisation der Schmerzen sowie das schlechte Ansprechen auf Schmerzmittel kann einen Hinweis auf ein Knochenmarködem geben.
Die Diagnose kann nur mittels MRT (Magnetresonanztomographie) gestellt werden.
Wie kann man ein Knochenmarködem therapieren?
Die Therapie wird individuell und je nach Ursache, Schmerzen und Lokalisation angepasst.
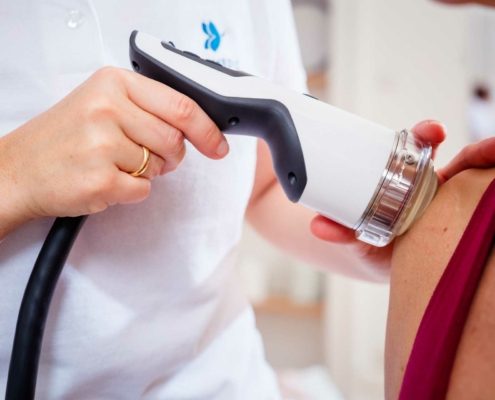
Mögliche Therapien sind die Induktionstherapie mit dem pulsierenden hochenergetischen Magnetfeld sowie die Stoßwellentherapie.
Bei einem Knochenmarködem des Fußes, Knies oder der Hüfte, kann manchmal eine Entlastung des Beines notwendig sein und Gehen darf dann sechs Wochen nur mit Krücken erfolgen. Der betroffene Knochen sollte jedenfalls nicht überlastet werden. Sport muss an das Ausmaß des Knochenmarködems angepasst werden.
Auf eine ausreichende Zufuhr von Vitaminen und Mikronährstoffen sollte geachtet werden. Langfristig kann bei Übergewicht eine Gewichtsreduktion zur Verringerung der Belastung der Fußknochen bzw. des Knies sinnvoll sein, um ein neuerliches Entstehen eines Knochenmarködems zu verhindern.
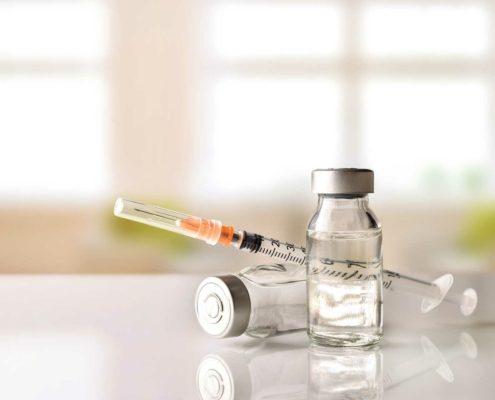
Ein Therapieversuch mit Infusionen von durchblutungsfördernden Medikamenten kann manchmal notwendig sein, sollte jedoch nur im Rahmen eines fünftägigen Krankenhausaufenthaltes erfolgen, da Nebenwirkungen auftreten können.
„Osteoporose-Medikamente“ können bei Knochenmarködemen angewandt werden. Für diese Therapie sind diese jedoch noch nicht zugelassen, da es nicht genügend Studien gibt. Eine gute Risikoabwägung ist daher notwendig.
In sehr seltenen Fällen kann es notwendig werden, eine Operation durchzuführen wie etwa den Knochen zur Verbesserung der Heilung anzubohren.
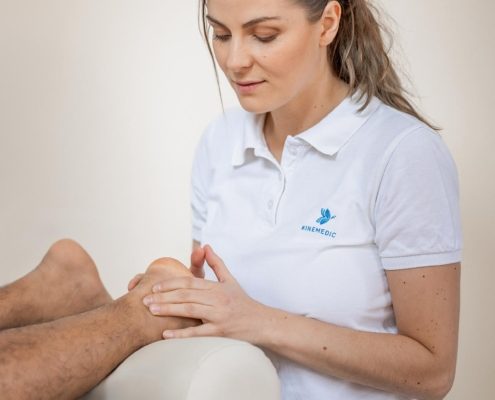
Falls eine Achsen- oder Gelenkfehlstellung ursächlich für das Knochenmarködem ist, sollte zusätzlich eine Physiotherapie, Manualtherapie, Craniosacral-Therapie und/oder eine Versorgung mit Schuheinlagen erfolgen.
Bei bestehenden Stoffwechselerkrankungen oder Diabetes ist eine gute medikamentöse Einstellung und/oder eine diätologische Betreuung sinnvoll.
Bestehen Durchblutungsstörungen oder Behinderungen des Blutabflusses im betroffenen Gebiet, sollten diese jedenfalls auch behandelt werden. Eine Verbesserung des Blut- und Lymphabflusses (durch eine Lymphdrainage) kann die Therapie immer unterstützen.
Therapien bei Knochenmarködem zusammengefasst:
- Fokussierte Stoßwelle
- Gepulstes hochenergetisches Magnetfeld
- Verringerung der Belastung des betroffenen Knochens (evtl. Schuheinlagen oder Gehen mit Krücken)
- Anpassung der Sportaktivität
- Physiotherapie zur Verbesserung des Zusammenspiels des Knochens und der Muskeln (Beinachsentraining,…)
- Bei Bedarf Schmerztherapie (Medikamente, Akupunktur)
- Behandlung begünstigender Erkrankungen wie Diabetes, Hyperlipidämie oder Durchblutungsstörungen
- Durchblutungsfördernde Infusionen oder Bisphosphonat-Infusionen
- Injektion eines Medikaments mit Wirkung auf den Knochen (Off-Label-Use von Prolia®)
- Verbesserung des Blut- und Lymphabflusses (Lymphdrainage,…)
- Hyperbare Sauerstofftherapie (2–3bar)
- Evtl. Gewichtsreduktion
- Operation (Anbohren des Knochens)
Da die Erfolgsaussichten einer Therapie mit dem pulsierenden hochenergetischen Magnetfeld und/oder der Stoßwelle sehr gut sind, empfehlen wir aus unserer Erfahrung diese Therapien als Erstmaßnahme.
Falls eine Achsen- oder Gelenkfehlstellung ursächlich für das Knochenmarködem ist, sollte zusätzlich eine Physiotherapie, Manualtherapie, Craniosacral-Therapie und/oder eine Versorgung mit Schuheinlagen erfolgen.
Die Behandlung eines Knochenmarködems kann manchmal komplex sein, aber oft kommt es schon nach vier bis fünf Behandlungen mit dem pulsierenden hochenergetischen Magnetfeld bzw. nach drei Mal Stoßwelle zur Schmerzfreiheit.
Welche Therapien können wir Ihnen anbieten?
Wir sind ein Team aus Ärzten und Therapeuten und freuen uns, Ihnen eine umfassende Therapie anbieten zu können:
- Stoßwellentherapie
- gepulstes hochenergetisches Magnetfeld
- Physiotherapie
- Versorgung mit Krücken oder Einlagen
- Schmerztherapie
- Lymphdrainage
- bei Bedarf von durchblutungsförderndern Infusionen, Injektionen von Bisphosphonaten oder Prolia® sowie einer Operation stehen wir mit den entsprechenden ÄrztInnen bzw. Krankenhäusern in Kontakt
Wie läuft die Therapie bei uns ab?
Zunächst erhalten Sie einen Arzttermin bei unserer Fachärztin für Physikalische Medizin, Dr. Valerie Gartner. Beim Ersttermin findet die Anamnese und eine genaue Untersuchung statt. Falls nötig werden weitere Untersuchungen veranlasst. Wenn die Diagnose klar ist, werden wir Sie beraten, welche Therapiemöglichkeiten bestehen und beginnen in Absprache mit Ihnen mit der Therapie.
Welche Therapie bzw. welche Kombination von Therapien bei Ihnen sinnvoll sind, werden wir mit Ihnen nach einer genauen Untersuchung und abhängig von Ihren Beschwerden und Ihrem Umfeld besprechen.
Wir können Ihnen die meisten Therapien direkt bei uns in der Gemeinschaftsordination anbieten.
Die Therapie wird ein- bis mehrmals pro Woche durchgeführt und dauert abhängig von dem Schweregrad des Knochenmarködems und den Begleiterkrankungen meist drei Wochen bis zu drei Monate. Eine kürzere Ausheilung ist bei keiner Therapieform möglich.
Wer gehört zu unserem Team?
Was kostet die Therapie?
Die Diagnosestellung und Ersttherapie erfolgt im Rahmen eines Erstvorstellungtermins bei unserer Fachärztin, Dr. Valerie Gartner. Da wir eine Wahlarztordination sind, müssen Sie ein Honorar zahlen, welches meist zum Teil von Ihrer Krankenkasse rückvergütet wird. Beim Erstvorstellungstermin erhalten Sie z.B. bei der Österreichischen Gesundheitskasse Wien ca. EUR 70,- bis 100,- Kostenersatz. Wenn Sie eine private Zusatzversicherung haben, die ambulante Leistungen abdeckt, übernimmt diese normalerweise den Rest der Kosten.
Eine Stoßwellentherapie wird in einer Serie jeweils 3 Mal (bis max. 5 Mal) durchgeführt, eine Therapie mit dem hochenergetischen gepulsten Magnetfeld ca. 10–15 Mal.